Chirurgie de l’Obésité
Objectif de la chirurgie de l’obésité
L’obésité morbide est une maladie mortelle.
Le but de la chirurgie est de mettre le corps à l’abri des complications de l’obésité et de guérir les comorbidités.
L’objectif est un poids de santé pas un poids de beauté.
Critères d’éligibilités
On se base sur les critères de HAS :
- Âge supérieur à 18 ans,
- IMC supérieur à 40,
- IMC supérieur à 35 avec des comorbidités imputables au poids (HTA, diabète type 2, syndrome apnée du sommeil sévère, problème ostéo articulaire, NASH, syndrome métabolique),
- Échec d’une prise en charge médicale de 6 mois minimum,
- Absence de contre-indication : trouble psychotique sévère, alcoolisme non sevré, TCA majeure).
Le parcours de la chirurgie de l’obésité
La prise en charge s’effectue par notre équipe multidisciplinaire (chirurgien, endocrinologue, médecin nutritionniste, diététicien, psychologue, coach sportif, sophrologue ) en fonction des besoins de chaque patient.
Le parcours de la chirurgie de l’obésité dure 6 mois selon les recommandations de HAS (Haute Autorité de Santé).
Il s’oriente autour de plusieurs axes :
Le Rééquilibrage alimentaire
Le but est de donner les moyens de ne pas reprendre du poids après une chirurgie.
Le suivi Psychologique
Chaque patient est au centre de son projet de vie. Travailler avec un psychologue sur la compréhension du parcours, les attentes de chaque patient et aider les patients à faire un travail d’introspection pour pouvoir mettre en place les changements nécessaires dans leur vie quotidienne. Postulat important au succès des opérations de chirurgie de l’obésité.
Le bilan réalisé avant une chirurgie de l’obésité
- Il se déroule soit en hôpital de jour ou lors d’une hospitalisation courte de deux jours. Le but est de dépister des éventuelles complications induites par le poids.
- Une fibroscopie gastrique sous anesthésie générale : évaluer l’estomac, faire des biopsies, rechercher une inflammation de l’œsophage.
- Exploration fonctionnel respiratoire, recherche une apnée du sommeil.
- ECG (électrocardiogramme), échographie du cœur et épreuve d’effort.
- TOGD, échographie abdominale voir scanner pour évaluer la surcharge graisseuse du foie gauche qui recouvre l’estomac, radio du dos et des genoux si besoin.
- Recherche des éventuelles carences qu’il faudra corriger avant la chirurgie.
Pendant son parcours bariatrique le patient va être vu régulièrement par le médecin nutritionniste et les diététiciens qui évaluent les changement mis en place.
Il faut idéalement arriver à l’opération sur une dynamique de perte de poids, au moins une stabilisation.
Au bout des 6 mois, tous les dossiers sont discutés en commission ou sont présents tous les différents acteurs du parcours. Si le dossier est validé, une demande d’accord est envoyée à la CPAM pour la prise en charge.
Types de Chirurgie
Sleeve gastrectomie
La Sleeve gastrectomie est l’intervention de référence pour les chirurgies restrictives.
La Sleeve gastrectomie est une gastroplastie verticale calibrée qui consiste à enlever les 2/3 de l’estomac. En enlevant le fundus on enlève le réservoir de cellule sécrétrice de ghréline, hormone responsable de l’appétit.
Technique simple et fiable, la Sleeve gastrectomie est l’intervention la plus pratiquée en France aujourd’hui. Son taux de mortalité est quasi nul.
Déroulement d’une Sleeve gastrectomie
La Sleeve gastrectomie est réalisée par cœlioscopie (chirurgie mini invasive). Elle consiste à agrafer l’estomac sur toute sa longueur de manière verticale n’en conservant qu’un tube (gastroplastie manchonnée)
Suites opératoires de l’intervention
Une Sleeve se complique peu mais les complications sont potentiellement graves. Peu de douleurs en post opératoires.
Une infirmière va passer à votre domicile matin et soir pour vous surveiller et vous donner des antalgiques si nécessaires pendant 3 jours.
Les symptômes qui doivent vous alerter :
- La tachycardie : fréquence cardiaque supérieure à 120.
- Douleur permanente de l’hypochondre et de l’épaule gauche non soulagée par les antalgiques.
- De la fièvre supérieure à 38.
Tous ces symptômes peuvent être liés à une complication et doivent vous amenez à nous contacter en urgence.
Complications à la suite d’une Sleeve gastrectomie
L’agrafage sur l’estomac est porteur de deux risques principaux :
- L’hémorragie : l’estomac est très vascularisé, survient généralement dans les 24 à 48 heures.
- La fistule : presque toujours sur le dernier coup d’agrafe à la jonction oeso gastrique. Taux de fistules autour de 0,5 à 1 %, elles surviennent dans 95% des cas entre le 3ème et le 10ème jour post opératoire.
Le tabac multiplie par 10 le risque de faire une fistule. Importance de ne pas fumer sur le péri opératoire (2 mois avant et 1 mois après l’opération).
Inconvénients de l’intervention
LE REFLUX ACIDE GASTRO OESOPHAGIEN
15 à 30% des patients développent du reflux en post opératoire. Importance de la surveillance en post opératoire
Alimentation en post opératoire
- Alimentation mixée, moulinée les 7 à 10 premiers jours.
- Réintroduction des morceaux à partir de J10, J15 si tout se passe bien.
- Les quantités le premier : environ 100 à 150 g ce qui représente la taille d’un pot de yaourt.
- Prendre son temps.
- Bien diversifier les aliments.
- Faire 3 repas par jour + 2 collations si besoin.
- Importance majeure de bien mâcher les aliments.
- Boire régulièrement dans la journée, deux petites gorgées d’eau toutes les 20 minutes, environ 1 litre par jour si possible.
Roux en Y Gastric Bypass
Le Gastric Bypass en Y est une chirurgie mixte associant de la restriction et de la malabsorption :
- Pour la partie restrictivedu montage, on réalise une petite poche gastrique de 40cc de taille.
- Pour la malabsorption, on réalise un court-circuit intestinal qui va induire des modifications métaboliques.
Le Bypass est aujourd’hui l’opération de référence (le gold standard).
Le Bypass en Y donne des résultats spectaculaires sur la rémission du diabète de type 2, plus de 70% de rémission à 10 ans.
L’intervention du Bypass en Y
Le Bypass comme la Sleeve Gastrectomie est réalisé par voie coelioscopique.
Les patients sont inscrits dans des protocoles de RAAC. Une surveillance à domicile pendant 3 jours par une infirmière est nécessaire.
Quels sont les mécanismes responsables de la perte de poids ?
- Une restriction liée à la petite taille de la poche gastrique : on mange moins.
- Une diminution de la sensation de faim liée à une diminution de synthèse de la ghréline (hormone de l’appétit).
- Une malabsorption qui concerne surtout des graisses.
- Une aversion pour les aliments trop gras et trop sucrés en cas de Dumping Syndrome effet métabolique : stimulation de l’intestin distal, des effets hormonaux de l’exclusion du duodénum, rôle des sels biliaires, rôle du microbiote.
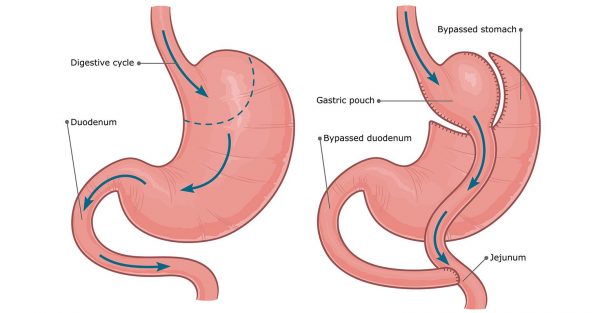
Les suites opératoires du Bypass en Y
Comme pour la Sleeve, le Bypass se complique peu.
En post-opératoire immédiat, les principales complications sont comme pour la Sleeve, l’apparition d’une hémorragie et d’une fistule (taux de complication inférieure à 1%) est possible.
Le protocole de réalimentation est expliqué en préopératoire :
- Alimentation mixée et moulinée pendant 7 à 10 jours.
- Réintroduction rapide des morceaux, importance de la mastication.
- Manger lentement.
- Bien s’hydrater, au moins 1,5 litre par jour.
- Bien diversifier son alimentation.
La convalescence post-opératoire dure un mois. Il est préconisé de marcher quotidiennement 30 minutes et de reprendre le sport à partir d’un mois.
Les complications du Bypass en Y
EN POST-OPÉRATOIRE IMMÉDIAT
Les principales complications sont comme pour la Sleeve gastrectomie, l’hémorragie et la fistule.
Le tabac multiplie par 10 le risque de faire une fistule. Il est important de ne pas fumer sur le péri opératoire (2 mois avant et un mois après). En revanche, les substituts nicotiniques sont autorisés.
Les Complications à Moyen et Long termes
LES HERNIES INTERNES
Les hernies internes sont issues d’intestin grêle à travers les brèches induites par le montage.
- Tableau d’occlusion souvent atypique, douleurs abdominales intenses.
LES ULCÈRES ANASTOMOTIQUES
Ulcération de la suture entre l’estomac et le grêle. Ils sont responsables de douleurs lors des repas.
Terrain : souvent chez les fumeurs.
LES CARENCES VITAMINIQUES
Elles sont les conséquences des effets métaboliques du Bypass, elles peuvent être graves si elles sont prises en charge trop tardivement.
Leur prévention nécessite la prise quotidienne de compléments alimentaires multi vitaminiques.
Suivi du patient après la chirurgie de l’obésité
Un suivi annuel sera réalisé pour tous les patients, avec des prises de sang.
LA REPRISE APRÈS ÉCHEC DE PERTE DE POIDS, UNE SPÉCIALITÉ à part.
La reprise chirurgicale après échec de perte de poids ou reprise de poids après anneau ou sleeve ou bypass est proposée.
La prise en charge des fistules, du reflux gastrique ou d’un amaigrissement excessif est proposée.
La sleeve gastrectomie est une opération irréversible contrairement au mini-bypass (bypass réversible) mais peut être convertie en bypass en cas d’échec de perte de poids, de reprise de poids ou de reflux gastrique invalidant.
